個別化がん免疫療法~遺伝子解析に基づく個別化医療~
目次
個別化医療(個別化がん免疫療法)のはなし
-
先生、私、最近『個別化医療』という言葉をよく聞きます。
どういう医療のことを言うのですか? -
個別化医療というのは、その病気に対して、皆一様に同じ治療を行うのではなく、1人ひとりの体質や病気のタイプに合わせた治療を行うことを言います。
-
そうなんですね、よくわかりました。
では先生、個別化医療のなかでも、瀬田クリニックの個別化医療はどういうものですか? -
はい、次の『瀬田クリニックの個別化がん免疫療法について』で詳しく説明していきます。
瀬田クリニックの個別化がん免疫療法について
瀬田クリニック東京では、患者さんの免疫機能やがん細胞の免疫的特性を診断して、複数の免疫療法の中から、個別にもっとも適切なものを選択する個別化医療を行っています。
さらには、がん細胞の遺伝子をすべて解析し、遺伝子変異をすべて特定して、その情報を基に設計した「究極の個別化医療」を開始しています。その患者さんだけにしか存在しない遺伝子変異を特定して治療を行います。
ここでは、「究極の個別化医療」ネオアンチゲン樹状細胞ワクチンについてご説明します。
『唯一、あなただけ』のがん治療法
~究極の個別化医療 ネオアンチゲンとは~
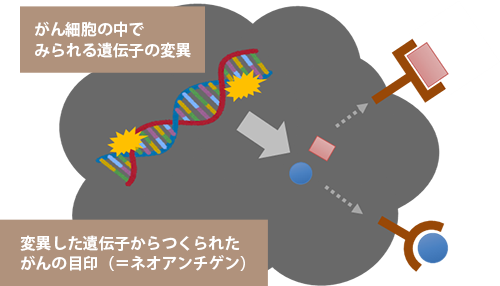
がん細胞は、正常細胞が分裂する際に、遺伝子がコピーミスを起こし、それが積み重なっていくことによって発生します。そのため、がん細胞は”遺伝子の変異(キズ)”をたくさん抱えています。遺伝子の変異は、ある程度がん患者さんに共通して見つかるものと、1人ひとり異なっているものがあります。後者は、唯一その患者さんだけにみつかる遺伝子変異です。この変異によりできる抗原をネオアンチゲン(neoantigen:neo=新しい、antigen=抗原)と言います。
ネオアンチゲン樹状細胞ワクチンとは
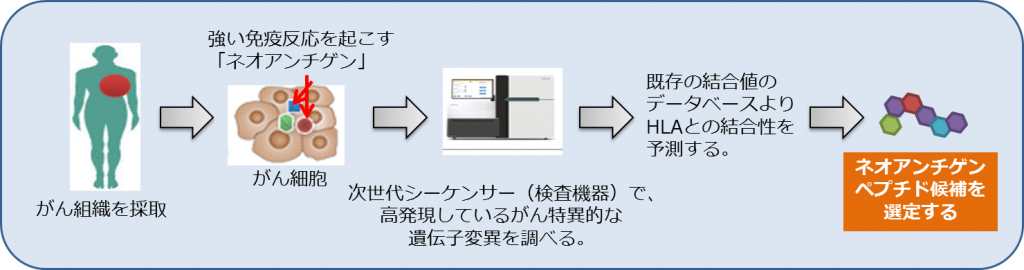
ネオアンチゲンの作製には、患者さんのがん組織を用いてすべてのゲノムの解析による遺伝子検査を行い、発生している遺伝子の変異をすべて特定する必要があります。ネオアンチゲンを調べるための遺伝子検査は、特定の遺伝子のみを調べる遺伝子パネル検査とは違い、遺伝子を構成するすべてのDNAを網羅して調べます。特定されたネオアンチゲンを人工的に作製し、樹状細胞にがんの目印として取り込ませて治療を行います。
がん組織内で新たに発現するネオアンチゲンは、強力な免疫反応を引き起こすことが知られており、このネオアンチゲンを利用する樹状細胞ワクチンは高い効果が期待されます。また、遺伝子解析により患者さん一人ひとりに最適なネオアンチゲンを作製し使用するため、ネオアンチゲン樹状細胞ワクチンは遺伝子レベルで個別化された究極のオーダーメイドワクチン、『あなただけ』の治療法と言えます。
ネオアンチゲン樹状細胞ワクチン治療の流れ
- がん組織の入手※腫瘍組織は、ホルマリン固定や未固定問いません。
※がん細胞の入手方法については当院までご相談下さい。 - ネオアンチゲン解析検査の実施、ネオアンチゲンの特定
- ネオアンチゲンペプチドの合成
- 樹状細胞の採取
アフェレーシス(成分採血)という方法で、
体外で血液を循環させながら必要な細胞成分のみを採取します。 - ネオアンチゲン樹状細胞ワクチンの製造
- ネオアンチゲン樹状細胞ワクチンの投与
がんの目印を記憶した樹状細胞を再び体内に戻します。
アフェレーシスで得られた細胞の量によって、治療回数が決まります(6回~12回)。
>ネオアンチゲン樹状細胞ワクチンについて、くわしくはコチラ
個別化がん免疫療法のための検査
当院の個別化がん免疫療法を行うにあたっては、遺伝子検査(全ゲノム解析)を含めて、他にもさまざまな検査を行います。
遺伝子検査(全ゲノム解析)
- ネオアンチゲン解析
- 手術で切除した、あるいは生検用に採取したがん組織を、次世代シーケンサーですべての遺伝子を解析し、がん細胞にのみ発現しているネオアンチゲン(がん変異抗原)を調べます。
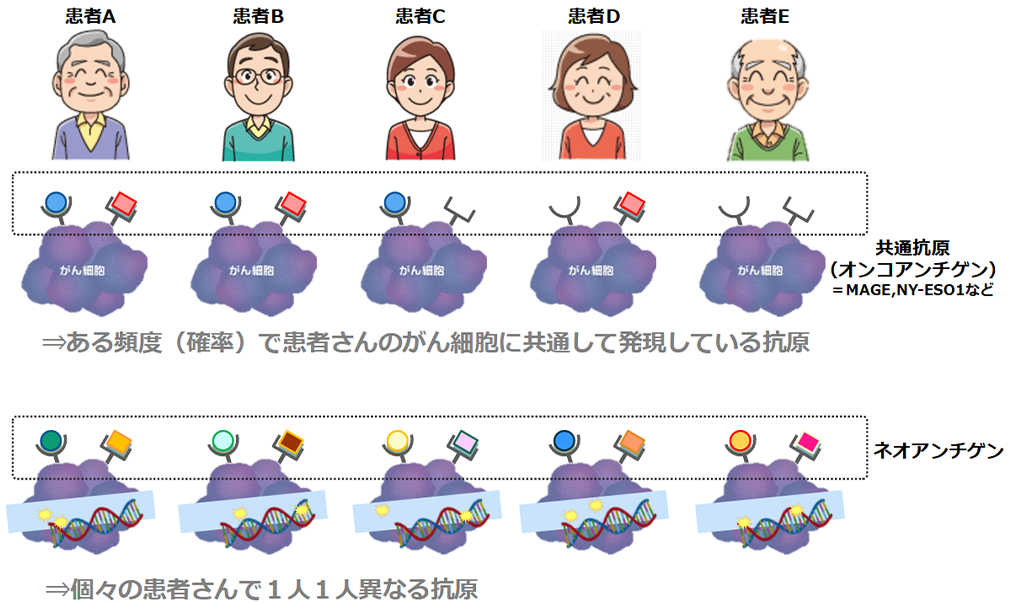
ネオアンチゲンはがん細胞にだけみられる抗原で、その患者さんのみに発現している目印です。オンコアンチゲンより強い免疫応答が生じると考えられています。このネオアンチゲンを標的とした樹状細胞ワクチンが可能となりました。
- マイクロサテライト不安定検査
- がん細胞の遺伝子配列の不安定性が高い場合、免疫を用いた治療の効果が高くなると考えられ、免疫チェックポイント阻害剤の適応になる可能性があります。
- 腫瘍遺伝子変異量(TMB)測定
- 腫瘍遺伝子変異量(TMB)は、がん細胞のゲノムに生じた遺伝子変異の量です。この測定によって、免疫チェックポイント阻害剤などの効果を予測することができます。
免疫組織化学染色検査
- MHCおよびオンコアンチゲン発現解析検査
- がん細胞の免疫的な特徴を調べる検査です。がん抗原を細胞表面に出すために必要なMHCという分子の発現状況、従来から研究され免疫療法の標的分子として使われていたオンコアンチゲンと呼ばれる抗原を特定することができます。
- 腫瘍細胞のPD-L1発現解析検査
- がん細胞が免疫チェックポイント阻害剤の標的となる分子であるPD-L1を出しているかを調べます。免疫チェックポイント阻害剤の効果を図ることができます。
- 腫瘍内浸潤リンパ球検査
- がん組織内で、がん細胞を攻撃しているリンパ球の種類や数を調べます。体内でがん細胞がどの程度、免疫の攻撃を受けているかを知ることができます。
免疫機能検査
患者さんの体内のがんに対する免疫応答を担う免疫細胞の数やバランスを評価することにより、どのような免疫療法が必要かを判断することができます。
HLA検査
白血球の型を調べます。HLAはMHC分子の型のことで、人工がん抗原を選択する際に必要となります。
最適な治療法の選択
-
先生、治療法が「合う、合わない」ではないんですね。
きちんと検査を行い、患者さんの体質や状況によって、治療法を選択していくのですね。 -
はい、そうなんです。
当院には複数の免疫細胞療法があります。下の『治療法選択のためのディシジョンツリー』でお示ししますので、参考に見てみてください。
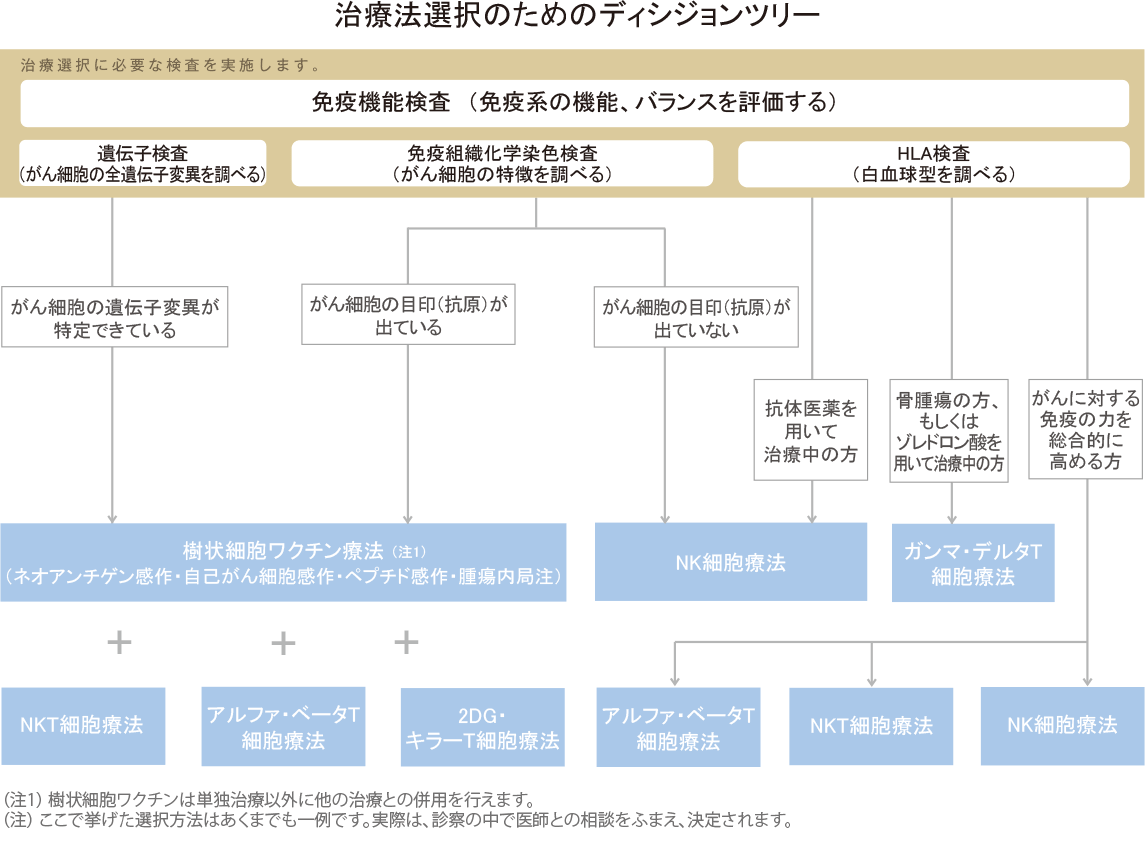
患者さんの個々の病状やがん細胞の性質、免疫環境をもとに、最適な治療法をご提案します。
もっと詳しく知りたい方は、『検査に基づく治療法の選択』をご覧ください。
個別化がん免疫療法の症例紹介
症例
 56歳 女性
56歳 女性
 56歳 女性
56歳 女性アルファ・ベータT細胞療法とWT1ペプチベータによる樹状細胞ワクチンが有効であった乳がんの全身転移の一例
治療までの経緯
2013年、左乳房の出来物に気付いたものの放置していたところ、翌年5月になって腰の痛みと呼吸の苦しさを感じるようになりました。すぐに病院で検査すると、左乳がん、多発性骨転移(ステージ4)、リンパ節転移および両肺癌性リンパ管症と診断されました。治療をしなければ余命3カ月と告げられました。
主治医からは化学療法とホルモン療法を提示されましたが、副作用を気にされ拒否。症状緩和のためのステロイド剤や鎮痛剤(オピオイド)を服用されていました。
その後、ご自身で免疫細胞治療のことを調べられ、2014年6月に当院に来院されました。
症例
 61歳 女性
61歳 女性
 61歳 女性
61歳 女性多発肝転移を伴うIVb期の膵臓の腺がんに対して、減量した化学療法と免疫細胞治療によりがんが消失、5年間維持されている症例
治療までの経緯
2015年夏より、腹部の張りがあり、精査したところ、2015年9月、膵がんと診断されました。肝臓の転移部位からも腺がんが検出され、膵がんの多発肝転移、4b期の診断となりました。その1週間後に瀬田クリニック東京を初診されました。おかかりの大学病院では、手術の適応はなく化学療法による治療の方針となり、瀬田クリニック東京を初診した1週間後の2015年9月よりジェムザールとアブラキサンによる化学療法が開始されました。
症例
 50歳代 女性
50歳代 女性
 50歳代 女性
50歳代 女性治療前のがん細胞の検査に基づき治療法を選択。アルファ・ベータT細胞療法とNK細胞療法を併用し、4年間、通常の生活を続ける舌がん肺転移症例
治療までの経緯
2008年4月頃から舌にしこりを感じていました。2010年頃より痛みや正しく発音できない症状がみられ、3月に大学病院を受診しました。8月、全身麻酔の下で舌の一部を切除して組織検査を実施した結果、舌がんと診断されました。10月、舌がんの追加切除を実施し、2011年1月より、術後の治療としてTS-1と放射線療法を併用しました。2011年9月、左肺に転移性の腫瘍がみつかり、左上葉の一部と左下葉を切除しました。2013年3月、右肺にも転移性の腫瘍(画像①参照)がみつかりました。進行が比較的ゆるやかであること、病変が複数あるため放射線療法が厳しい状況であること、手術も侵襲が大きく、生活の質(Quality of life)を大きく下げる可能性が高いことから積極的な治療はせず、経過を観察することになり、7月、免疫細胞治療検討のため当院を受診されました。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
 CHINESE
CHINESE
 無料説明会
無料説明会















