検査に基づく最適な治療法の選択 -オーダーメイド医療実現のために
免疫細胞治療は使用する免疫細胞の違いで複数の種類に分けられます。
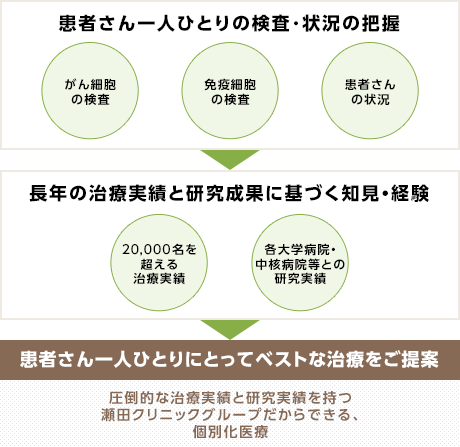
当院では、「がん細胞」と「免疫細胞」の状態を事前の検査で徹底的に調べ、経験豊富ながん治療のエキスパートが患者さん一人ひとりに最も有効と考えられる治療を提供します。
ここでは、当院が実施している検査および治療法決定のプロセスについてご説明します。
目次
- 「最新の治療」イコール「最良の治療」ではない
- 最適な治療法を選ぶために ~”がん”も”免疫”も一人ひとり違う~
- どのような検査を行うのか ~”がん細胞”の検査~
- どのような検査を行うのか ~がんの目印の発現状況を調べる~
- どのような検査を行うのか ~”ネオアンチゲン同定”の検査~
- どのような検査を行うのか ~”免疫細胞”の検査~
- 患者さん個々の状態に応じて治療を使い分ける
「最新の治療」イコール「最良の治療」ではない
このページをお読みになっている皆さまは、
「なぜ、事前検査が必要なの?」
「最近はがんの研究もかなり進んでいるから、とにかく最新の治療を受けさせてほしい」
とお考えかも知れません。
確かにここ最近の治療技術の進歩は目覚ましく、当院でも大学病院と最新の治療技術に関する研究をしています。しかしながら、私たちは、「最新の治療が必ずしも最良の治療とは限らない」と考えています。
なぜなら、がん細胞の種類も、それと闘う免疫細胞も患者さんによって一人ひとり全く違うからです。新しい治療が効く患者さんもいれば、従来のものが効く患者さんもいます。よって、一人ひとりのがん治療の戦略が異なるのは当然です。
●●治療が最新の治療だから最も効果的である、という話もよく耳にされると思いますが、ある一つの”最新治療”が全ての患者さんに効果的であるほど、がんは甘い相手ではありません。

だからこそ、当院では、治療前の検査結果によって、(また、その時の患者さんの状況に応じて)複数の免疫細胞治療の中からもっとも効果があると思われる治療をご提案しています。そうすることで、できるだけ多くの患者さんに、”一人ひとりにベストな(=最適化された)がん治療”を受けて頂きたいと考えています。
以下は、治療法選択の概念を図解化したツリー図です。
最適な治療法を選ぶために ~”がん”も”免疫”も一人ひとり違う~
わたしたちの顔が一人ひとり違うように、「がん細胞」の性質も患者さんごとに全く異なります。
同様に、がんと闘ってくれる「免疫細胞」の状態も一人ひとり異なります。免疫は、さまざまな働きをもつ複数の細胞がお互いに連携プレーをしながら外敵を排除しています。しかし、ある時その連携プレーのどこかに弱い部分が生まれることで、連携が乱れ、いわゆる免疫力が低下した状態になり、がんの増殖を許す結果となります。免疫のどの部分に弱い部分が生じるかは千差万別で、それが、患者さんごとの免疫状態の違いにつながります。

よって、患者さんに最も有効な治療を提供するためには、がん細胞の性質を見極め、同時に、がんと闘うべき免疫の状態がどうなっているかを、徹底的に調べる必要があるのです。がんを敵、免疫を味方だとすれば、「敵を知り、己を知れば、百戦危うからず」です。
どのような検査を行うのか~”ネオアンチゲン同定”の検査~
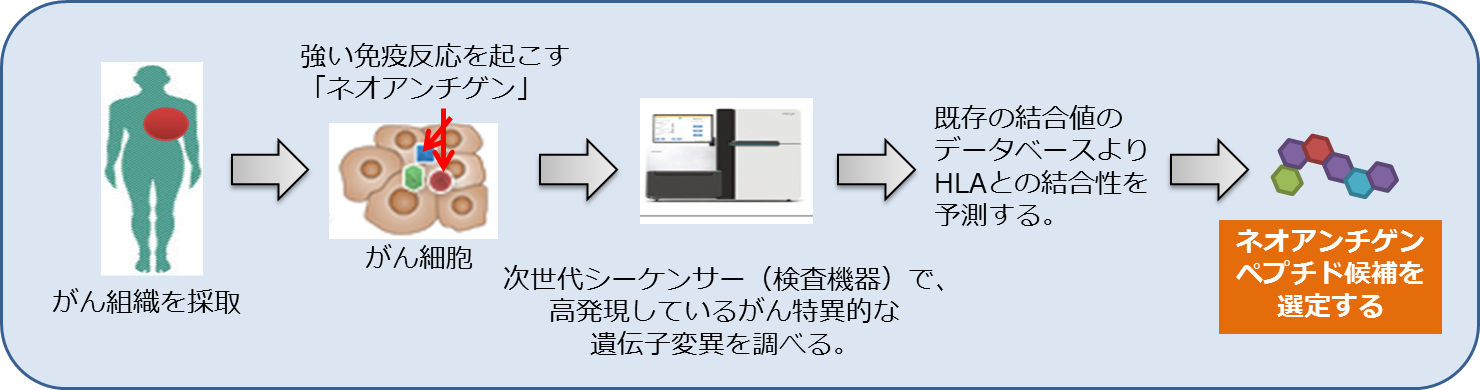
がん細胞の目印として、注目を浴びているのがネオアンチゲンです。WT1、MUC1、CEAなどのオンコアンチゲン(共通抗原)は、ある頻度でがん患者さんに共通して発現しています。ネオアンチゲンはほぼ、その患者さん1人だけに発現している目印です。オンコアンチゲンより強い免疫応答を生じると考えられています。
手術で切除した、あるいは生検用に採取したがん組織を、次世代シーケンサーですべての遺伝子を解析し、がん細胞にのみ発現しているネオアンチゲン(がん変異抗原)を調べます。
どのような検査を行うのか ~”がん細胞”の検査~
手術で切除した、あるいは生検用に採取したがん組織などが得られる場合は、それを調べ、がん細胞がどのような特徴を持っているか調べます。これを免疫組織化学染色検査といいます。
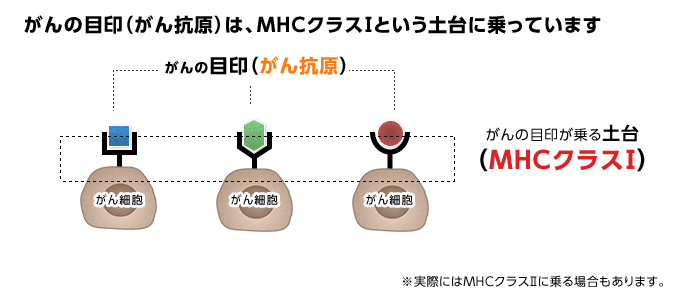
がん細胞には、がん細胞だけが示す様々な特有の目印(がん抗原)があります。この目印は、MHCクラスⅠという土台に乗っています。
そこで、免疫組織化学染色検査では、患者さんのがん細胞を調べます。
【1】 がんの目印(がん抗原)が乗る土台(MHCクラスⅠ分子)が発現しているか
【2】 その土台に、どのようながんの目印が乗っているか
どのような検査を行うのか ~がんの目印の発現状況を調べる~
【1】 のがんの目印(がん抗原)が載る土台(MHCクラスⅠ分子)が発現しているか
ですが、実際には、がん細胞の表面に出ているMHCクラスⅠを薬剤で染色し、発現度合いを確認します。これが、その結果のサンプルです。
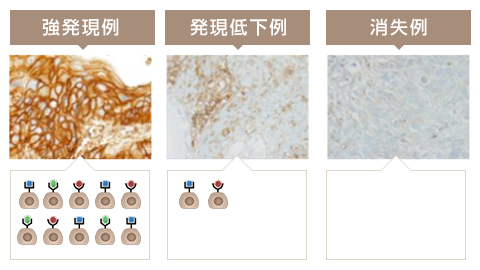
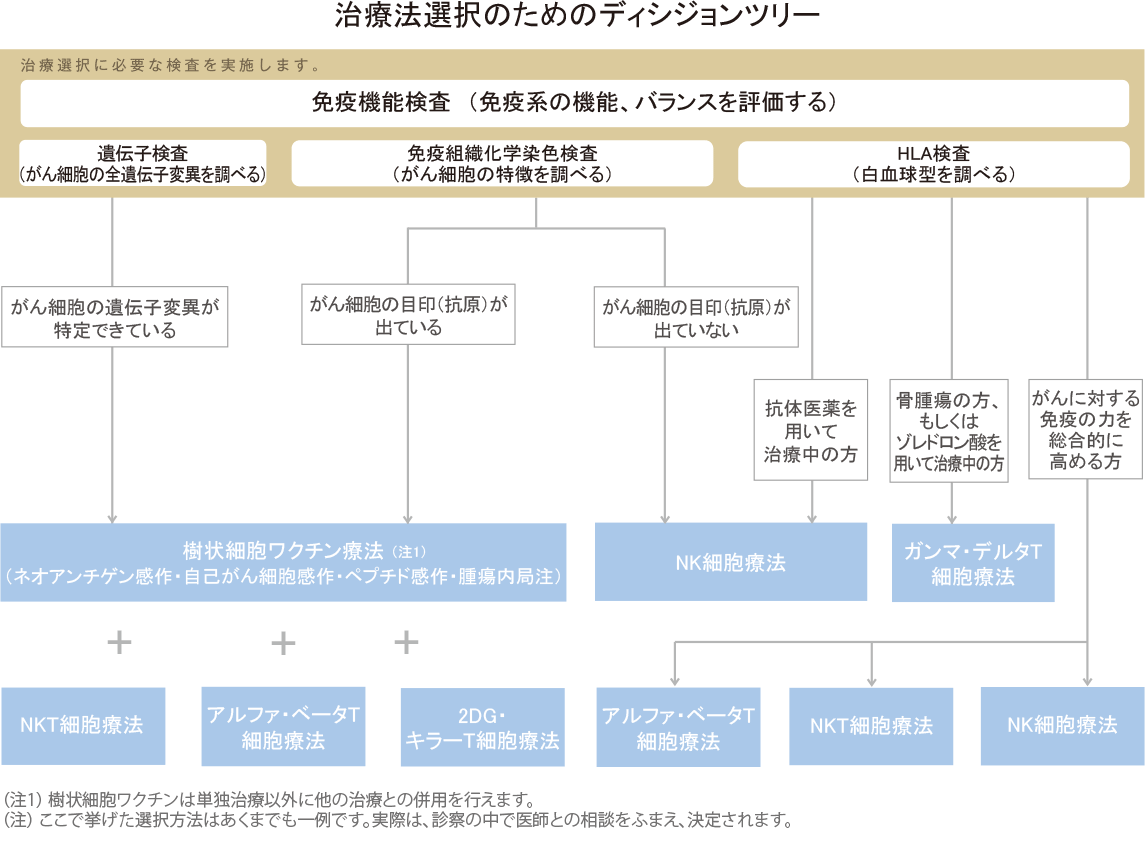
MHC クラスⅠが多く発現している場合には、MHC クラスⅠ(とそれに乗っているがん抗原)を攻撃目標とする樹状細胞ワクチンなどの特異的治療が有効です。
一方、MHC クラスⅠが少ししか出ていない、あるいはまったく出ていない場合には、樹状細胞ワクチンの効果は期待できませんので、その他の免疫細胞治療(NK細胞療法やアルファ・ベータT 細胞療法、ガンマ・デルタT細胞などの非特異的治療)を選択することとなります。
アルファ・ベータT細胞療法やガンマ・デルタT細胞療法などの非特異的治療は、特定のがん細胞だけを狙い撃ちにするわけではないものの、MHCクラスⅠの発現度合いに関係なく、がん細胞を含む異常な細胞を広く攻撃することが可能です。
また、最近の研究では、非特異的治療であるアルファ・ベータT細胞療法には、がん細胞が自らの身を守るための「バリア」(免疫にブレーキを掛ける作用)を解除する働きがあることもわかってきました。
よって、特異的治療である樹状細胞ワクチンの有効性が期待できる場合でも、その効果をより高めるために、非特異的治療を組み合わせることもあります。
ここで気を付けたい点があります。もし、”土台”であるMHCクラスⅠが強く発現していて、樹状細胞ワクチンなどの特異的治療が使える場合でも、
【2】その土台に、どのようながんの目印が乗っているか
をきちんと検査することが重要だということです。
樹状細胞ワクチンにはいくつか種類がありますが、その中のひとつに、人工的に作成したがんの目印(抗原ペプチド)を樹状細胞に覚えこませる治療法があります(手術などで患者さんのがん細胞が入手できない場合などに用います)。
人工のがん抗原にはWT1、MUC1、CEAなどいくつもの種類があり、がん細胞にどんな目印が出ているかによって、どの「人工がん抗原」を使うかを決めます。よって【2】でがん細胞に発現している目印の種類を見極める検査が重要になってきます。
例えば、WT1抗原が幅広い種類のがんに発現していることが認められているがん抗原ということで人工のWT1抗原を使った治療を実施する場合でも、肝心の患者さん自身のがんにWT1抗原が発現しているかどうかまで、きちんと検査することが重要です。もし、発現していない場合は、その治療は空振りに終わる危険性があります。
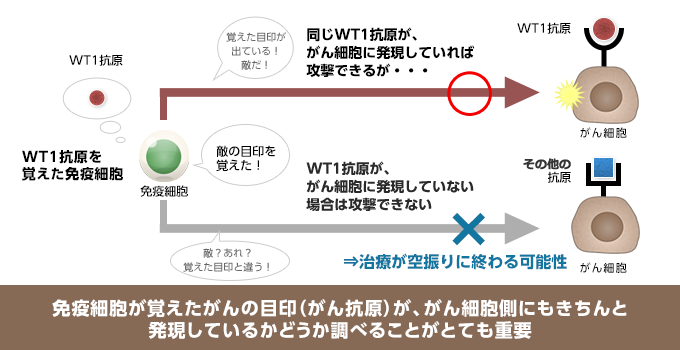
人工抗原ペプチドを用いる樹状細胞ワクチンをご検討される場合は、受診を検討されている医療機関がこの検査をきちんと実施しているかどうかを見極めてから治療を実施されることをお勧めします。
どのような検査を行うのか ~”免疫細胞”の検査~
免疫側の検査には、免疫機能検査とHLA検査の二つの検査があります。
1.免疫機能検査

フローサイトメトリー(FCM)法で、患者さんの免疫状態を検査します。
患者さんの免疫状態を調べるために、免疫機能検査と呼ばれる血液検査を実施します。これは、フローサイトメトリー(Flow CytoMetry=FCM)法という方法で、がん細胞に対する免疫応答を担うさまざまな細胞を測定します。例えば、がん細胞を直接攻撃するキラーT細胞、それをサポートするヘルパーT細胞、あるいはガンマ・デルタT細胞の数を見れば、免疫ががんに対してどの程度の攻撃能力を保っているか分かります。一方で、制御性T細胞(Treg)の数を見れば、免疫に対して、どの程度ブレーキがかかっているか分かります。このように患者さんの免疫の状態に応じて、最適の治療法を選択するのです。
この検査を治療前に実施することで、患者さんの免疫機能の改善のために最も適した治療法を選択することが可能となりました。
さらに、治療前後の数値を比べることで、どの程度の治療効果があったか判断する指標の一つとしても用いることができるようになりました。
2.HLA検査
ご自身のがん細胞が用意できず、人工のペプチドを用いるタイプの樹状細胞ワクチンを実施したい時には、HLAを調べます。HLAは、MHCの型ことで、人工がん抗原を選択する際に必要となります。
免疫細胞側の検査(免疫機能検査とHLA検査)と、前ページで説明したがん細胞側の検査「免疫組織化学染色検査」を組み合わせることで、より効果的なペプチド感作樹状細胞ワクチンを提案することが可能になります。検査だけでもご実施いただくことが可能ですので、詳しくはお問い合わせください。
患者さん個々の状態に応じて治療を使い分ける
当院の免疫細胞治療には、樹状細胞を用いてがん細胞の特定の目印を狙い撃ちにする方法(特異的治療)や、免疫作用全体を底上げして他の治療法が効きやすくなるよう環境を整える方法(非特異的治療)など、様々な治療法があります。
「No.1」、「最新の」などと銘打った治療であったとしても、どの患者さんにも効くという万能の方法はありません。患者さん個々のがん細胞の性質と免疫の状態に応じて、各種の免疫細胞治療を使い分けすることこそが重要です。

当院では以下のように患者さんの免疫細胞やがん細胞の状態を徹底的に検査し、従来よりも更に個別化された治療(プレシジョン・メディスン=精密化医療)を提供していくことが重要と考えています。
- ネオアンチゲン(がん変異抗原)解析検査
- 免疫機能検査
- HLA検査
- 免疫組織化学染色検査
- 腫瘍内浸潤リンパ球検査
腫瘍組織内でがん細胞を攻撃している主役のリンパ球を同定します。 - 腫瘍細胞のPD‐L1発現解析検査
免疫チェックポイント阻害剤の効果を図る有用な分子であるPD-L1を調べます。 - マイクロサテライト不安定性検査
がん細胞の遺伝子配列の不安定性が高い場合、免疫を用いた治療の効果が高くなると考えられ、免疫チェックポイント阻害剤の適応になる可能性があります。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
 CHINESE
CHINESE
 無料説明会
無料説明会














